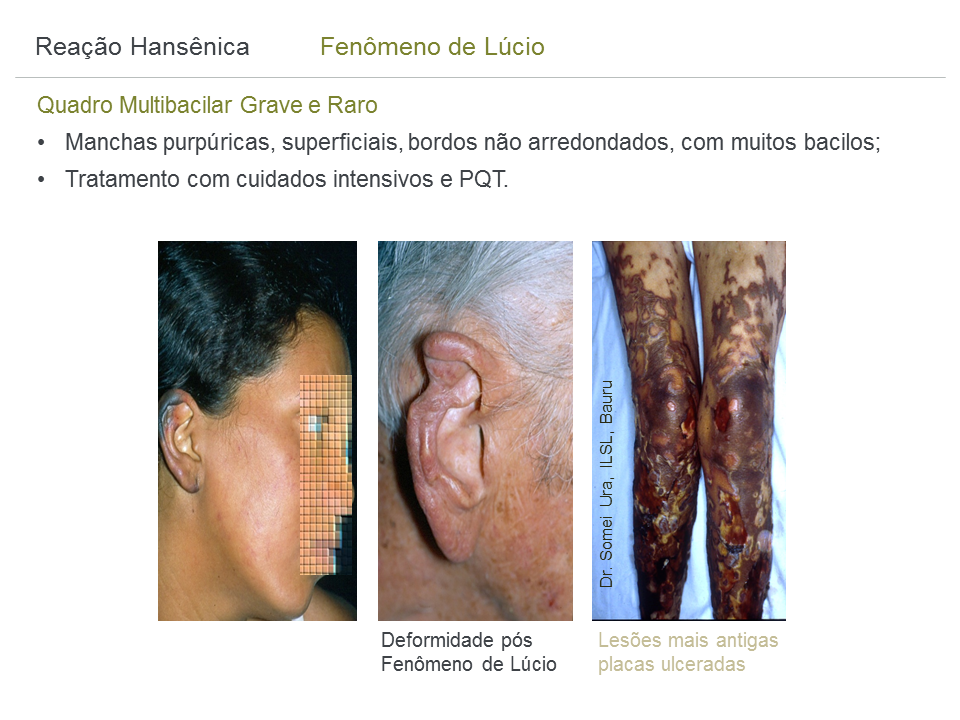
3.2 Reações hansênicas
As reações hansênicas são alterações do sistema imunológico que se exteriorizam como manifestações inflamatórias agudas e subagudas. Ocorrem mais frequentemente nos casos multibacilares (MB) e afetam principalmente os nervos e a pele, sendo importante causa de morbidade e de incapacidade neurológica. Podem ocorrer no curso natural da doença levando à suspeição diagnóstica de hanseníase, durante ou após o tratamento com poliquimioterapia (PQT).
Reação Hansênica Tipo 1 ou Reversa
Ocorre em indivíduos que apresentam boa resposta imune celular para destruir bacilos. Manifesta-se na pele por manchas ou placas eritematosas, edematosas bem delimitadas, muitas vezes hiperestésicas (revelando acometimento neural importante), descamativas, ulceradas. Também pode apresentar-se como edema de extremidades, com ou sem espessamento e dor em nervos periféricos (neurite).
Reação Hansênica Tipo 2 / Eritema Nodoso Hansênico
Ocorre em indivíduos cuja resposta imune celular para destruir os bacilos é fraca, predominando a resposta humoral com depósitos de imunocomplexos que se manifestam em especial por nódulos dolorosos inflamatórios subcutâneos nos membros, mas que podem atingir outras regiões e que nas formas graves podem ulcerar.
Na reação hansênica tipo 2 / eritema nodoso hansênico, o paciente pode apresentar sintomas sistêmicos (febre, mal-estar, dor articular, adenite, mialgia, edema etc) e/ou localizados, como espessamento e dor em nervos periféricos (neurite), epididimite, irite, comprometimento hepático, esplênico. Nestes casos, as provas laboratoriais inflamatórias (como PCR, VHS e FAN) encontram-se alteradas.
Os estados reacionais leves podem ser diagnosticados e tratados na Atenção Básica, por meio do exame físico, com ênfase na avaliação dermatológica e neurológica simplificada, fundamental para monitorar o comprometimento de nervos periféricos e para a avaliação da terapêutica antirreacional. Deve-se indagar o paciente sobre a existência de outros sinais e sintomas como diminuição da força das mãos ou dos pés, obstrução nasal, alteração de linfonodos, nas articulações e/ou nos testículos (dor, impotência etc). Também é importante avaliar sempre, além de toda a pele, os nervos periféricos e os olhos.
Em episódios reacionais graves ou persistentes, deve-se pesquisar recidiva ou resistência medicamentosa e fatores desencadeantes, como comorbidades, em especial as coinfecções por outras doenças endêmicas, como tuberculose, doença de Chagas, hepatites, parasitoses, infecções fúngicas ou bacterianas.
Muitas vezes faz-se necessário o diagnóstico diferencial com outras doenças. Outras vezes, o paciente pode também apresentar doenças concomitantes que agravam e ou mantém o quadro.
Sempre que possível os casos reacionais devem ser encaminhados a um Centro de Referência para confirmação do diagnóstico e tratamento. Casos raros, mais graves, necessitam de atendimento de Emergência, em especial os que apresentam:
- mal estado geral, múltiplos nódulos dolorosos, lesões em alvo necrotizantes;
- edema de extremidades, quadro agudo de neurite, adenite, epididimite, irite, uveíte etc;
- e/ou PCR > 100, enzimas hepáticas 3X maiores do que os valores de referência, uremia, exantema febril, etc.
Tratamento das Reações Hansênicas
Frente à suspeita de reação hansênica, recomenda-se:
- confirmar o diagnóstico de hanseníase com classificação operacional;
- diferenciar o tipo de reação hansênica;
- levantar fatores predisponentes (infecções, infestações, distúrbios hormonais, fatores emocionais e outros);
- afastar a hipótese de efeito adverso ao medicamento;
- encaminhar para uma unidade de referência para hanseníase (municipal, regional, estadual ou nacional) para tratamento nas primeiras 24 (vinte e quatro) horas e os casos graves para internação hospitalar. Se não disponível, instituir a terapêutica medicamentosa e medidas coadjuvantes adequadas visando à prevenção de incapacidades:
- orientar repouso do membro afetado em caso de suspeita de neurite;
- iniciar prednisona (U3A1R9) na dose 1 mg/kg/dia, garantir acompanhamento médico, registro do peso, da pressão arterial, da glicemia de jejum no sangue, tratamentos profiláticos de osteoporose e de estrongiloidíase (exames de fezes periódicos);
- na presença de reação tipo 2 (eritema nodoso hansênico) indicar talidomida (U3A1R6): 1 a 3 mg/kg/dia ou 1 a 4 comprimidos de 100 mg/dia, segundo as normas de restrição, além de analgésicos e anti-inflamatórios hormonais ou não;
- sempre que referenciar um paciente, utilizar a Ficha de Referência/Contra Referência padronizada pelo Município, contendo todas as informações necessárias, inclusive data do início do tratamento, esquema terapêutico, número de doses administradas e o tempo de tratamento.
As reações hansênicas não contraindicam o início da PQT/OMS, nem a interrupção da PQT/OMS ou o reinício de PQT, se o paciente já tiver concluído seu tratamento.
A suspensão da medicação específica, PQT para paucibacilares (PQT-PB) é recomendada somente quando houver mal estado geral do paciente ou suspeita de efeito adverso a medicamento.
É fundamental sempre avaliar sempre, além de toda a pele, os nervos periféricos e, no caso do Eritema Nodoso Hansênico, examinar também o nariz e os olhos.
Recidiva
Os casos de recidiva em hanseníase são raros em pacientes tratados regularmente com os esquemas poliquimioterápicos recomendados. Na suspeita de recidiva, deve-se encaminhar o paciente a uma unidade de referência (municipal, regional, estadual ou nacional) para melhor avaliação, com a ficha de investigação de suspeita de recidiva preenchida.
O diagnóstico diferencial entre reação hansênica e recidiva é baseado na associação entre exames clínicos e laboratoriais, especialmente com a baciloscopia. Ocorre, em geral, em pacientes com episódio reacional tardio, em torno de cinco anos após a alta.
Recidiva nos casos paucibacilares– deve-se suspeitar de recidiva quando o paciente, após finalizar a PQT, apresentar dor em trajeto de nervos, novas áreas com alterações de sensibilidade, lesões novas ou exacerbação de lesões anteriores que não respondem ao tratamento com corticosteroide nas doses corretas por, pelo menos, 90 dias.
Recidiva nos casos multibacilares- deve-se suspeitar de recidiva quando: o paciente, após alta por cura, apresentar novas lesões cutâneas ou exacerbação de lesões antigas, novas alterações neurológicas, bem como manifestações novas nos olhos, testículos, articulações, gânglios etc., que não respondem ao tratamento com talidomida e/ou corticosteroide nas doses recomendadas por pelo menos 90 dias; houver baciloscopia positiva; e/ou o quadro for compatível com o de pacientes sem tratamento.
O quadro a seguir apresenta critérios clínicos para o diagnóstico diferencial entre reações reversas e recidiva.

Referências
ASSOCIAÇÃO MÉDICA BRASILEIRA E CONSELHO FEDERAL D MEDICINA. Hanseníase: Episódios Reacionais in Projeto diretrizes. s.n.: s.l., 2003.
BRASIL. Ministério da Saúde. Secretaria de Vigilância em Saúde. Departamento de Vigilância Epidemiológica. Orientações para uso: corticosteroides em hanseníase. Brasília: Ministério da Saúde, 2010.
BRASIL. Ministério da Saúde. Secretaria de Vigilância em Saúde. Departamento de Vigilância das Doenças Transmissíveis. Talidomida: orientação para o uso controlado. Brasília: Ministério da Saúde, 2013.
DINIZ L. M.; MOREIRA M. V.; PUPPIN M. A.; OLIVEIRA M. L. W. R.. Estudo retrospectivo de recidiva da hanseníase no Estado do Espírito Santo Revista da Sociedade Brasileira de Medicina Tropical 42(4):420-4. s.n.; s.l., 2009.
NERY J. A. C., SALES A. M., ILLARRAMENDI X., DUPPRE N. C., JARDIM M. R., MACHADO A. M. Contribuição ao diagnóstico e manejo dos estados reacionais. Uma abordagem prática. An Bras Dermatol 81(4):367-75. s.n.; s.l., 2006.
OPROMOLLA, D. V. A. et al. Noções de hansenologia. Bauru: Centro de Estudos Dr. Reynaldo Quagliato, 2000.
PENNA G. O.; MARTELLI C. M. T.; STEFANI M. M. A.; MACEDO V. O.; MAROJA M. F.; CHAUL A.. Talidomida no tratamento do eritema nodoso hansênico: revisão sistemática dos ensaios clínicos e perspectivas de novas investigações. An. Bras. Dermatol. [online] 80, (5)511-22. s.n.; s.l., 2005.
ROCHA, A.; CUNHA, M. G.; SALGADO, C.; DINIZ, L. M.; AIIRES, M. A. P.; GALLO M. E.; NERY J. A.; MIRANDA A.; MAGNANINI M.; MATSUOKA M.; SARNO E.; SUFFYS P. N.; OLIVEIRA M. L. W.. Drug and Multidrug Resistance among Brazilian Relapsed Leprosy Patients. Journal of Clinical Microbiology 50, 1912-7. s.n.; s.l., 2012.
TRINDADE, M. A. B. et al. Granulomatous reactivation during the course of a leprosy infection: reaction or relapse. PLOS NEGLECTED TROPICAL DISEASES 4 (12), e921. s.n.; s.l., 2010.
TRINDADE, M. A. B.; MANINI, M. I.; MASETTI, J. H.; LEITE, M. A.; TAKAHASHI, M. D.; NAAFS, B..Leprosy and HIV co-infection in five patients - case report. Lepr Rev 76 (2), 162-6. s.n.; s.l., 2005.
VALENTINI, A.; Nery, J. A. C.; SALLES, A. M.; VIEIRA, L. M. M.; SARNO, E. N.. Edema na hanseníase: aspectos clínicos e terapêuticos. Rev. Soc. Bras. Med. Trop. [online]. Vol.32, n.2, pp. 131-138. s.n.; s.l., 1999.
NERY J. A.; BERNARDES FILHO F.; QUINTANILHA J.; MACHADO A.M.; OLIVEIRA S. S. C.; SALES A. M.. Compreender melhor o estado reacional tipo 1 para o diagnóstico e tratamento precoces: uma forma de se evitar as incapacidades na hanseníase. An. Bras. Dermatol [online] 88(5), 787-92. s.n.; s.l., 2013. Disponível em: http://www.anaisdedermatologia.org.br/detalhe-artigo/101840.