COMO MANEJAR NA ATENÇÃO DOMICILIAR?
O manejo das doenças vasculares periféricas é muito específico para cada tipo. Conheça a seguir:
- saúde precária do doente;
- expectativa de vida muito limitada;
- leito arterial muito comprometido;
- aneurisma trombosado com compensação circulatória.
a) Tratamento clínico: tem como objetivo melhorar a marcha, devolvendo ao paciente um nível satisfatório de desempenho social e profissional. O uso de agentes hemorreológicos diminui a viscosidade sanguínea. O medicamento mais usado é a Pentoxifilina, 400mg.
b) Tratamento cirúrgico: deve ser a escolha quando se quer garantir o retorno mais próximo possível ao trabalho. Em paciente com isquemia grave, o tratamento cirúrgico é mandatório, com o objetivo do salvamento do membro. Recomenda-se o repouso absoluto em ambiente aquecido e discreto proclive da cama, para melhorar a perfusão tecidual distal. As úlceras devem ser tratadas por meio de curativos oclusivos umedecidos com soro fisiológico.
- orientar os familiares/cuidadores e o próprio paciente a evitar dormir com o membro inferior pendente;
- quando a dor for incontrolável, indicar a neurotripsia;
- quando houver infecção, tratá-la. Quando há flebite superficial, podem ser utilizados anti-inflamatórios não- hormonais.
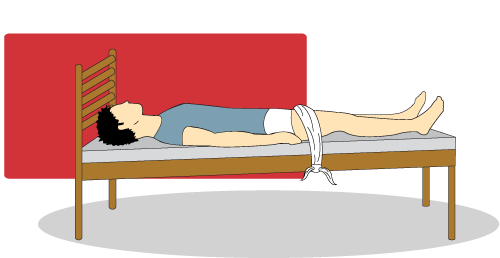
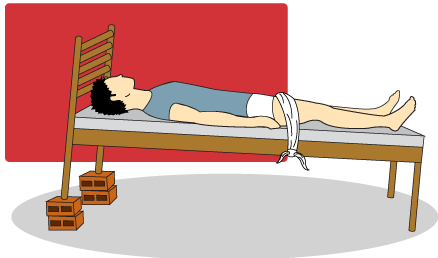
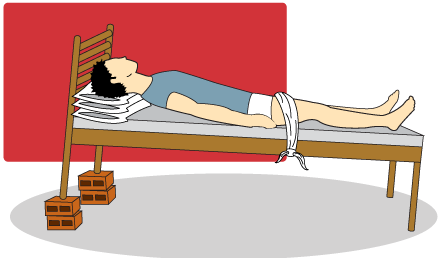
- repouso no leito em proclive (ou Trendelemburg reverso);
- envolver o membro acometido com algodão e faixa tipo crepe ou proteger com meia de lã.
- não se deve aquecer o membro com bolsa de água quente devido ao risco de queimadura;
- a heparinização sistêmica deve ser iniciada imediatamente após o diagnóstico clínico. Pode ser usado também vasodilatador, porém sempre verificando a pressão arterial e a frequência cardíaca, devendo ser suspensa em caso de queda da pressão arterial ou piora do quadro clínico. Ainda em ambiente hospitalar, pode ser usado fibrinolítico em infusão contínua intra-arterial com o cateter posicionado junto ao trombo ou êmbolo;
- tratamento cirúrgico é indicado nos casos de isquemia com ameaça à vitalidade dos tecidos;
- anticoagulação por três meses é indicada no pós-operatório como recomendação geral. A amputação é indicada quando há gangrena.
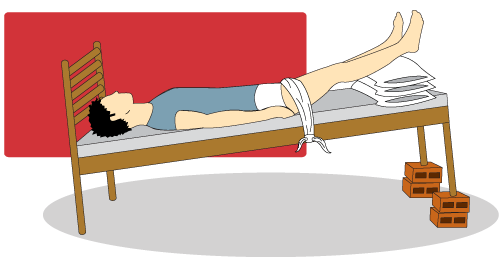
Posição de Trendelemburg
Saiba mais
Relação Internacional Normalizada (INR): o INR (ou NRI em inglês) é um método de padronização, que tenta minimizar as diferenças entre os reagentes de tromboplastina. Os indivíduos podem reagir de forma diferente aos anticoagulantes orais e, para tanto, devem ser realizadas as medições periódicas e frequentes por meio de um exame de sangue padronizado para medir a atividade de coagulação do sangue, denominado Relação Internacional Normalizada (INR), ajustando-se sua dose de anticoagulante oral a uma "faixa terapêutica" individual adequada.Quanto menor o valor do INR, mais rapidamente o sangue coagula. Quanto maior for seu INR, tanto maior será o tempo para sangue coagular, colocando o paciente sob risco devido a problemas de sangramento. Com o aumento da vitamina K, seu nível de INR pode cair. Por outro lado, uma diminuição na ingestão de vitamina K pode aumentar o INR.
A TFC é composta por:
- drenagem linfática manual;
- cuidados da pele;
- compressão, ou seja, o uso de enfaixamento compressivo (elástico ou inelástico);
- exercícios miolinfocinéticos.
Representação da terapia compressiva e drenagem linfática
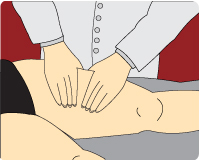
Fonte: (UNA-SUS UFPE, 2014).
Manejo das complicações
É importante ficar sempre muito atento às principais complicações que podem surgir nos pacientes portadores de varizes de membros inferiores e portadores de sequelas de trombose venosa profunda. São elas (KAUFFMAN et al., 2006):
Áreas mais comuns do aparecimento de eczemas em adultos
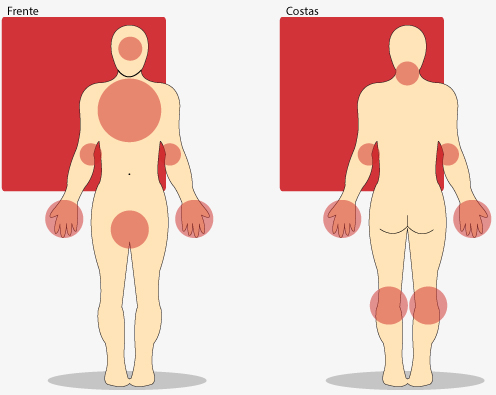
Fonte: (UNA-SUS UFPE, 2014).
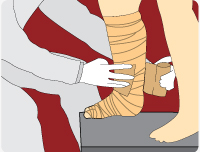
Representação da funcionalidade do curativo bota de Unna
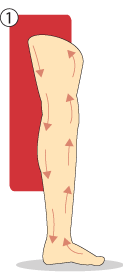
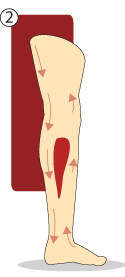
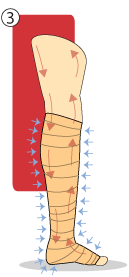
2 - Membro com retorno venoso comprometido
3 - Reestabelecimento da circulação sanguínea normal com uso do curativo Bota de Unna
Fonte: (UNA-SUS UFPE, 2014).
Atenção
A posição de Trendelemburg é adequada apenas para doença periférica de origem venosa. Em caso de doença arterial periférica, os pacientes devem ser orientados a colocar o membro em posição pendente fora do leito, onde a força da gravidade ajuda a chegada de sangue aos tecidos mais distais.Para profissionais enfermeiros
Principais intervenções de enfermagem
Ao avaliar um paciente no domicílio, com suspeita ou quadro de doença vascular periférica instalado, o enfermeiro deve estar apto a seguir as seguintes intervenções (NANDA INTERNATIONAL, 2013; DOENGES, MOORHOUSE, MURR, 2009; CARPENITO-MOYET, 2005; JOHNSON, MAAS, MOORHEAD, 2004):
-
Investigar as características definidoras, como:
-
dor associada a alguns fatores como localização, tempo, frequência, intensidade, fatores agravantes e/ou fatores aliviantes;
-
-
Promover fatores que melhoram o fluxo de sangue arterial:
-
manter as extremidades em posição pendente ou abaixo da linha do coração;
-
aquecer as extremidades com meias e cobertores, evitando bolsas de água quente devido à perda de sensibilidade local;
-
reduzir os pontos externos de pressão, como sapatos apertados;
-
trocar de posição de hora em hora;
-
-
Promover fatores que melhoram o fluxo de sangue venoso:
-
manter a extremidade elevada (caso não haja contraindicações, como doenças cardíacas ou respiratórias graves);
-
considerar o uso de meias elásticas de compressão para evitar estase venosa;
-
promover ou orientar a troca de posição, movimentar as articulações periféricas de hora em hora;
-
evitar cruzar as pernas ou dormir com travesseiro embaixo dos joelhos.
-