O QUE É DOENÇA VASCULAR PERIFÉRICA?
Doenças vasculares periféricas são as patologias que envolvem alguma disfunção arterial, venosa ou linfática. Vejamos algumas abaixo:
O grupo de patologias arteriais que pode resultar em perda do membro acometido é composto por (KAUFFMAN et al., 2006):
A insuficiência venosa crônica dos membros inferiores é a mais prevalente das doenças venosas. No membro inferior, há três sistemas venosos importantes. São eles:
Formado por veias valvuladas, que acompanham os troncos arteriais principais. É o mais importante dos sistemas, pois drena mais de 85% do sangue das extremidades.
- Safena interna (magna)
- Safena externa (parva)
São fatores para o surgimento de varizes (KAUFFMAN et al., 2006):
- idiopático
- predisponentes: hereditariedade;
- desencadeantes: idade > 40 anos (com o envelhecimento vai ocorrendo a perda do tônus muscular e das válvulas das veias);
- gestação;
- profissão: qualquer condição que propicie a estase nas veias superficiais dos membros inferiores.
Trombose Venosa Profunda (TVP) aguda de membros inferiores
É a oclusão parcial ou total de veia profunda por trombo com inflamação primária ou secundária da parede do vaso. Pode ocorrer em pacientes hospitalizados no período pós-operatório, gestantes, politraumatizados, portadores de doenças inflamatórias, infecciosas, degenerativas e, por vezes, pacientes sem patologias prévias (KAUFFMAN et al., 2006).
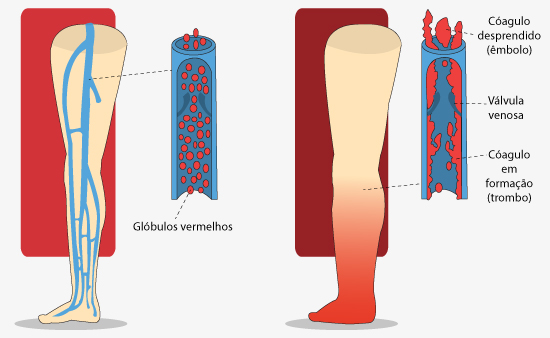
Fonte: (UNA-SUS UFPE, 2014)
As principais causas de TVP são as hematológicas (trombofilias hereditárias, síndrome antifosfolipídica e as alterações hemostáticas das doenças onco-hematológicas.
O sintoma mais comum na TVP de membros inferiores é a dor em panturrilhas, coxa ou região inguinal, que pode ser de intensidade pequena, em forma de câimbras ou sensação de peso na coxa ou perna. Porém, pode ser assintomática em pacientes com doenças graves, idosos e restritos ao leito. Quando há dor, esta tende a melhorar com repouso e elevação do membro no leito, entretanto a atividade física piora a dor (KAUFFMAN et al., 2006).
Nas tromboses venosas extensas, o vasoespasmo arterial produz palidez e diminuição da irrigação da pele, chamada de flegmasia alba dolens. Por outro lado, quando há trombose venosa extensa e maciça, com bloqueio da circulação colateral, o retorno venoso é tão prejudicado que a estase venosa compromete o leito capilar com risco de necrose da extremidade; assim, o membro afetado adquire coloração violácea chamada flegmasia cerúlea dolens (KAUFFMAN et al., 2006).
Complemento do caso clínico
Maria da Conceição se queixa de que há dor também na panturrilha direita. Observa-se, na perna direita, edema ( ++/4+) e coloração violácea. Então, suspeita-se de Trombose Venosa Profunda.
Dentro do grupo linfático, a insuficiência linfática primária ou secundária é um grande problema para o paciente. Um sinal clínico da insuficiência linfática é o linfedema, que pode surgir por meio de três mecanismos (KAUFFMAN et al., 2006):
- quando a carga linfática supera a capacidade de transporte do sistema linfático: nesse caso, surge edema de alto fluxo e pobre em proteínas por insuficiência funcional ou dinâmica linfática (ocorre na hipoproteinemia, na insuficiência venosa crônica);
- quando a carga linfática é normal, e a capacidade de transporte do sistema linfático está reduzida, devido à doença ou alteração no sistema: surge edema de baixo fluxo e rico em proteínas por insuficiência mecânica;
- quando a carga linfática está alterada, e o sistema de transporte também, ocorre edema grave por insuficiência da válvula de segurança, que pode originar necrose tecidual.
A classificação do linfedema pode ser de caráter etiológico ou clínico. Conheça a seguir (KAUFFMAN et al., 2006):
Linfedemas primários: decorrem de anomalias no desenvolvimento do sistema linfático. São subdivididos em:
- linfedema congênito: surge antes do segundo ano de vida;
- linfedema precoce: aparece entre os dois e os trinta e cinco anos. Torna-se mais aparente na puberdade, ocorrendo mais nas mulheres. É o mais frequente dos linfedemas;
- linfedema tardio: é mais frequente nas mulheres, ocorrendo após os trinta e cinco anos.
Linfedemas secundários: são decorrentes de algumas doenças ou anormalidades fora do sistema linfático:
- neoplasia maligna primária ou recidivada;
- traumatismos;
- linfangites (por produtos químicos, picadas de insetos, micoses, podem ser bacterianas ou parasitárias);
- iatrogênicas (dissecções amplas, radioterapia, sequelas de tratamentos cirúrgicos, ressecção de linfonodos, lipectomias, lipoaspiração, fleboextração).
Agudo: ocorre após cirurgia ou radioterapia, obstrução linfática por tumor, traumatismo. Podem ter resolução espontânea.
Crônico: é subdividido em quatro estágios. São eles:
- Estágio 0: assintomático, subclínico ou latente;
- Estágio 1: reversível, com edema depressível, regride completamente após o repouso noturno;
- Estágio 2: espontaneamente irreversível, no repouso noturno, não há regressão do edema;
- Estágio 3: grande deformação e incapacidade funcional.