COMO MANEJAR NA ATENÇÃO DOMICILIAR?
O acompanhamento destes pacientes deve focar o cuidado nos seguintes pontos:
A analgesia deve ser baseada na avaliação da intensidade da dor, através da Escala Visual Numérica (EVN):
Em casos de dor leve (EVN até 4), anti-inflamatórios não-hormonais:
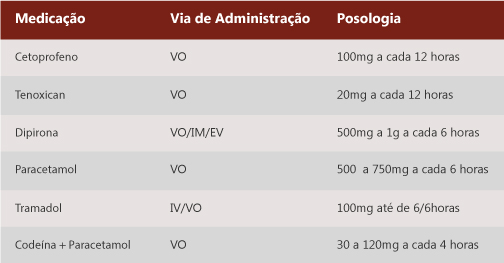
Fonte: (VEIGA et al., c2007, adaptado).
Em casos de dor intensa (EVN entre 8 – 10):

Observações:
- Pacientes com histórico de sangramento gastrintestinal ou úlcera gastroduodenal ativa não devem receber anti-inflamatórios. Esta classe de medicamentos também deve ser usada com cautela em pacientes com alteração da função renal;
- A náusea é um efeito colateral muito frequente em pacientes que utilizam Cloridrato de Tramadol, portanto, deve ser administrado Cloridrato de Ondasetrona 4mg – 1 comprimido ou Cloridrato de Metoclopramida 10mg – 1 comprimido 20 minutos antes do Cloridrato de Tramadol. O Cloridrato de Ondasetrona pode ser repetido a cada 12h e o Metoclopramida a cada 8h;
- Em todo paciente em uso de AINH, deve ser prescrito protetor gástrico (Omeprazol ou Esomeprazol ou Pantoprazol).
Os cuidados serão direcionados à/a (ALMEIDA, 2009):
- ferida cirúrgica: o curativo da incisão cirúrgica é realizado apenas com solução fisiológica a 0,9% e cobertura seca nas primeiras 48 horas ou enquanto houver secreção. Após esse período, se a incisão cirúrgica estiver seca, ela pode ser deixada aberta, tomando o cuidado de limpar diariamente com água e sabão e secar, aplicando apenas álcool 70%, até a retirada dos pontos;
- inserção dos fixadores: na região pino-pele, o cuidado é evitar que a pele fique se movimentando excessivamente. Segundo o Ministério da Saúde, os cuidados seguem semelhante ao da incisão cirúrgica, devendo ser lavada a inserção pino-pele com água e sabão, secada com gaze estéril e aplicado álcool 70%;
- estar atento em relação aos curativos para sinais de sangramento, dor, hematomas, deiscência, alterações na perfusão periférica.
Saiba como identificar a trombose venosa profunda (TVP)
Podem aparecer sinais como: trajetos venosos superficiais, cianose no membro afetado ou palidez, edema de subcutâneo e edema muscular, dor à palpação de trajetos venosos, dor à dorsiflexão do pé com a perna estendida (sinal de Homans) (MARTINS; DAMASCENO; AWADA, 2007).
Saiba mais
Leia o artigo que trata da profilaxia da trombose venosa profunda em pós-operatório de cirurgias ortopédicas em um hospital de traumato-ortopedia (BARROS-SENA; GENESTRA, 2008). Clique aqui para acessar.É feita por meio de mudança de decúbito a cada duas ou três horas (caso não haja restrição por outras complicações).
É feita na tentativa de evitar perda funcional do membro afetado.
Para profissionais enfermeiros
Principais intervenções de enfermagem
O fator dependência de cuidados é o principal foco dos cuidados de enfermagem, principalmente em pacientes com dificuldade de deambulação. Para isso, algumas intervenções são importantes (NANDA INTERNATIONAL, 2013; DOENGES, MOORHOUSE, MURR, 2009; CARPENITO-MOYET, 2005; JOHNSON, MAAS, MOORHEAD, 2004):
-
Monitorar e avaliar os fatores complicadores;
-
Manter uma fonte de líquidos para hidratação próxima do paciente;
-
Monitorar o volume de líquidos ingeridos e perdidos (balanço hídrico);
-
Desenvolver um programa de mobilidade no leito, para aliviar pontos de pressão e evitar lesões isquêmicas;
-
Estimular e apoiar exercícios físicos;
-
Manter apoios confortáveis e o alinhamento corporal, evitando sobrecarga de articulações;
-
Estimular o repouso em poltrona, pelo menos uma vez ao dia;
-
Orientar e capacitar os cuidadores sobre as técnicas de transferência da cama para a poltrona, e vice-versa;
-
Monitorar queixas de dor e seguir a prescrição médica analgésica.