O QUE É OSTEOMIELITE?
A osteomielite é um processo inflamatório, causado por meio da invasão de um microorganismo, acompanhado de destruição progressiva do tecido ósseo (ISHIDA; KUWAJMA, 2006).
A incidência de osteomielite hematogênica aguda vem reduzindo em crianças menores de 13 anos de idade, e as infecções ósseas por inoculação direta (dispositivos de fixação ortopédicos e próteses) têm aumentado ao longo das últimas décadas. Quando são comparados os sexos, os homens apresentam uma maior taxa de osteomielite, uma vez que são mais frequentemente envolvidos em acidentes automobilísticos que tendem a causar fraturas expostas infectadas (JORGE; CHUEIRE; ROSSIT, 2010; MÜLLER et al., 2003).
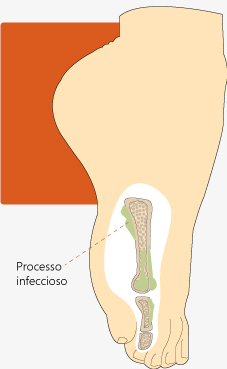
Fonte: (UNA-SUS UFPE, 2014).
Classificação e avaliação das osteomielites
A osteomielite é considerada aguda quando o tempo de evolução é de até 10 dias. Após esse período, ocorre a formação de osso necrótico, que caracteriza a osteomielite crônica (ISHIDA; KUWAJMA, 2006).
Atenção
Há muitas formas de classificar a osteomielite, uma vez que o “termo” osteomielite não especifica o microorganismo causador da doença nem a origem dela ou o seu curso agudo/crônico. Neste material, optamos por adotar a classificação fisiopatológica para associarmos a sintomatologia e os cuidados apropriados na construção do plano terapêutico.Classificação fisiopatológica da osteomielite (ISHIDA; KUWAJMA, 2006):